Fakta, Gejala, dan Pilihan Pengobatan Epilepsi Terbaru
MENGENAL EPILEPSI
Banyak yang salah mengira jika epilepsi disebabkan oleh hal mistis, maupun dapat ditularkan. Namun apa itu epilepsi dan penyebabnya?
Penyebab pasti epilepsi belum ditemukan, kondisi ini diderita 50 juta orang di dunia. Epilepsi adalah gangguan sistem saraf pusat yang ditandai dengan bangkitan yang bersifat spontan, singkat, dan berulang (kambuhan) tanpa penyebab yang jelas. Bangkitan ini melibatkan sebagian tubuh atau seluruh tubuh; terkadang disertai dengan hilangnya kesadaran.
Masyarakat sering menyebutnya ‘ayan’, secara sains teoritis, epilepsi disebabkan oleh gangguan aktivitas listrik abnormal di otak dan letaknya bervariasi. Aktivitas listrik yang berlebihan ini menghasilkan serangan epilepsi yang kini disebut dengan ‘bangkitan’. Serangan atau bangkitan mungkin datang dengan beberapa kondisi seperti kejang, demam, hilangnya kesadaran, dan perubahan emosi. Namun, kejang pada individu yang rentan terhadap epilepsi, juga dapat dipicu oleh kondisi atau kejadian memengaruhi otak atau sistem saraf.
Apakah satu kali kejang menandakan epilepsi? Kondisi kejang itu sangat bervariasi dari kehilangan fokus, sampai sentakan otot singkat hingga kejang yang berkepanjangan. Selain itu, kejang dapat bervariasi dalam frekuensinya, kurang dari satu kali setahun sampai beberapa kali sehari. Sedangkan, epilepsi itu sendiri diartikan sebagai dua atau lebih kejang tanpa ada pemicu.
Sampai saat ini epilepsi sering dianggap sebagai fenomena spiritual atau supranatural, dan pengobatan seringkali didasarkan pada keyakinan dan praktik mistis. Obat-obatan anti-epilepsi yang lebih efektif telah dikembangkan.
Namun karena sifat epilepsi yang kronis, hal ini tentunya mengganggu kualitas hidup penyintas karena komorbiditas yang disebabkan epilepsi, serta membutuhkan memerlukan dana yang besar dalam pengobatan, tak luput dari efek jangka panjang dari obat antiepilepsi yang dikonsumsi, atau keterbatasan dalam kehidupan sosial dan aktivitas harian. Harapan baru seperti terapi alternatif seperti bedah epilepsi dan implan neuromodulasi juga menjadi pilihan pengobatan.

Gejala Epilepsi
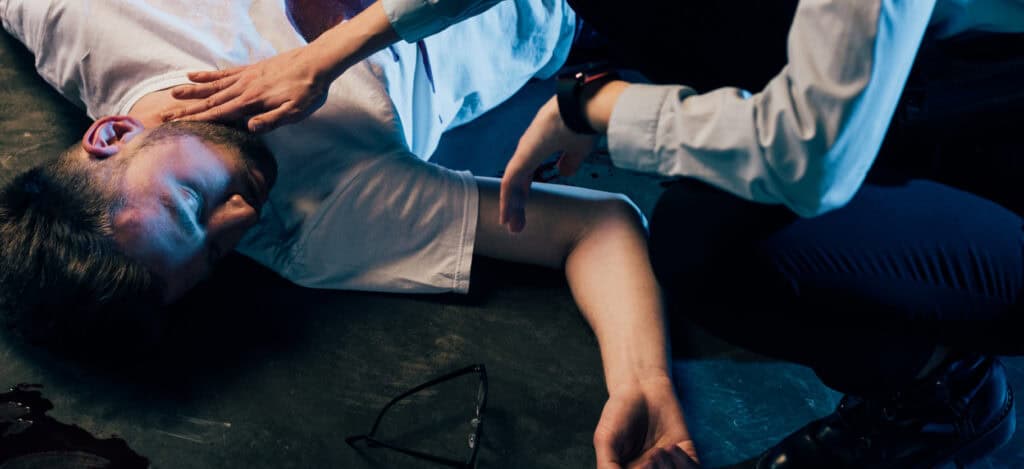
Gejala tiap penyintas epilepsi bervariasi dan tidak sama satu sama lain. Gejala-gejalanya bervariasi selama serangan berlangsung. Medis menyebut ‘serangan’ ini sebagai bangkitan, bukan lagi ‘kejang’ karena sudah terganti. Serangan pada satu orang biasanya sama, namun pada setiap orang dapat timbul gejala yang berbeda.
Variasi bangkitan telah terklasifikasi menjadi tiga kategori sesuai dengan lokasi penyebab bangkitan.

Bangkitan Fokal
Kesadaran:
Kejang fokal dapat dikategorikan berdasarkan tingkat kesadaran penyintas:
- Terjaga: Pasien tetap sadar selama kejang.*
- Terganggu: Kesadaran pasien terganggu selama kejang.*
- Keadaan tidak diketahui: Tidak dapat menentukan apakah kesadaran pasien terjaga atau terganggu.*
*dengan atau tanpa manifestasi yang tampak.
Kejang dapat disertai dengan manifestasi motorik, afasia, otonom, atau lainnya yang dapat dikenali oleh saksi mata.
Bangkitan Umum
Bangkitan Absens
Kejang yang ditandai dengan hilangnya kesadaran secara tiba-tiba dan singkat.
Kejang Motorik
Termasuk kejang tonik-klonik dan kejang motorik lainnya.
Kejang Tonik-Klonik
Kejang yang melibatkan fase tonik (kekakuan) dan klonik (gerakan menyentak).
Tidak Diketahui
Kesadaran:
Kejang fokal dapat dikategorikan berdasarkan tingkat kesadaran penyintas:
- Terjaga: Pasien tetap sadar selama kejang.*
- Terganggu: Kesadaran pasien terganggu selama kejang.*
- Keadaan tidak diketahui: Tidak dapat menentukan apakah kesadaran pasien terjaga atau terganggu.*
*dengan atau tanpa manifestasi yang tampak.
Bangkitan tonik-klonik tidak diketahui antara fokal atau umum.
Tidak Terklasifikasi
Bangkitan yang tidak dapat diklasifikasikan ke dalam kategori di atas.
Berikut adalah gejala-gejala yang mungkin timbul selama serangan atau bangkitan berlangsung, tiap orang tidak merasakan gejala yang sama. Maka dari itu, gejala yang timbul mungkin bervariasi.
1. Kehilangan kesadaran
Banyak orang dengan epilepsi mengalami kehilangan kesadaran selama serangan. Mereka mungkin tidak sadar akan lingkungan sekitar mereka selama serangan.
2. Gerakan tubuh yang tidak terkendali
3. Sensasi tak lazim
Beberapa orang dengan epilepsi melaporkan sensasi aneh sebelum atau selama serangan, seperti adanya bau atau rasa yang tidak biasa, atau perasaan seperti déjà vu.
4. Gangguan kognitif
5. Sulit bicara
6. Perubahan emosi
Serangan epilepsi juga dapat memengaruhi emosi seseorang, menyebabkan perubahan tiba-tiba dalam suasana hati atau perilaku.
7. Sakit kepala


Penyebab Epilepsi
Siapapun dapat mengalami epilepsi, tanpa memandang usia, jenis kelamin, maupun latar belakang sosial. Namun, sebagian individu memiliki faktor peningkatan risiko kemungkinan mengalami epilepsi, seperti riwayat keluarga epilepsi atau cedera otak traumatis. Terlepas dari riwayat keluarga maupun resiko genetik, penyebab epilepsi bisa bervariasi dari satu individu ke individu lainnya, dan seringkali tidak diketahui dengan pasti. Faktor-faktor yang dapat berkontribusi terhadap perkembangan epilepsi meliputi:
1. Kelainan Struktural Otak
Gangguan yang merujuk pada perubahan struktur fisik otak dapat meningkatkan risiko terjadinya epilepsi. Kondisi ini dapat terjadi karena faktor bawaan sejak lahir (kongenital), maupun kerusakan yang terjadi setelah lahir.
- Tumor Otak: Tumor otak baik ganas maupun jinak dapat menyebabkan tekanan pada jaringan otak, mengganggu aktivitas listrik normal, dan dapat menyebabkan kejang epilepsi.
- Trauma Otak Ringan Berulang: Pukulan kepala berulang, seperti yang dialami dalam olahraga kontak, dapat meningkatkan risiko epilepsi.
- Tumor Otak: Tumor otak baik ganas maupun jinak dapat menyebabkan tekanan pada jaringan otak, mengganggu aktivitas listrik normal, dan dapat menyebabkan kejang epilepsi.
2. Infeksi Otak
Infeksi yang menyerang jaringan otak, seperti meningitis, tuberkulosis, meningitis, candidiasis. Infeksi tersebut dapat merusak jaringan otak dan meningkatkan risiko epilepsi.
3. Kelainan Imunologi
Penyakit autoimun memiliki risiko autoimun pada otak (encephalitis). Bila terkena autoimun pada otak dapat meningkatkan kemungkinan terjadinya kejang.
4. Gangguan Metabolik
Gangguan atau kelainan metabolisme bawaan yang memengaruhi metabolisme energi, neurotransmiter, dan proses metabolisme lainnya.
5. Genetik
Faktor genetik, termasuk mutasi genetik dapat memainkan peran dalam peningkatan risiko epilepsi. Beberapa jenis epilepsi bersifat familial dan dapat diturunkan dari orang tua ke anak.

Pengendalian Epilepsi
1. Penggunaan Obat Antiepilepsi
Jika disarankan oleh dokter sesuai resep, penggunaan obat antiepilepsi adalah langkah utama dalam mengendalikan epilepsi. Penting untuk tidak menghentikan penggunaan obat tanpa persetujuan dokter, meskipun gejalanya terasa lebih baik.
2. Pola Hidup Sehat
Pola hidup sehat dapat membantu mengurangi risiko kejang, bukan risiko epilepsi. Ini termasuk menjaga pola makan seimbang, tidur yang cukup, mengelola stres, dan menghindari konsumsi alkohol maupun obat-obatan yang dapat memicu serangan.
3. Konsultasi Rutin dengan Dokter
Rutin menjadwalkan kunjungan medis dengan dokter atau spesialis epilepsi. Hal ini memungkinkan dokter untuk memantau respons terhadap pengobatan, menyesuaikan dosis obat jika diperlukan, dan memberikan saran tambahan untuk manajemen epilepsi.
4. Pemantauan Serangan
Mencatat dan memantau serangan kejang dapat membantu dalam menentukan pola dan pemicu potensial. Hal ini dapat membantu dokter dalam menyesuaikan rencana pengobatan dan manajemen epilepsi.
5. Terapi Kebiasaan
Terapi kognitif atau perilaku dapat membantu individu dengan epilepsi untuk mengelola stres, mengidentifikasi pemicu, dan mengembangkan strategi menghadapi kejang.
6. Tindakan Bedah
Terapi bedah adalah penanganan epilepsi yang dilakukan ketika penggunaan obat-obatan sudah tidak efektif bagi penyintas epilepsi. Biasanya pilihan ini akan dilakukan jika pasien masih mengalami kejang ketika sudah mengonsumsi dua atau lebih obat antiepilepsi.
7. Alternatif Pengobatan
Terapi alternatif seperti Stimulasi Saraf Vagus (VNS) bisa menjadi pilihan untuk beberapa kasus epilepsi yang tidak bisa dikontrol oleh dua obat antiepilepsi.
Cara Diagnosis Epilepsi

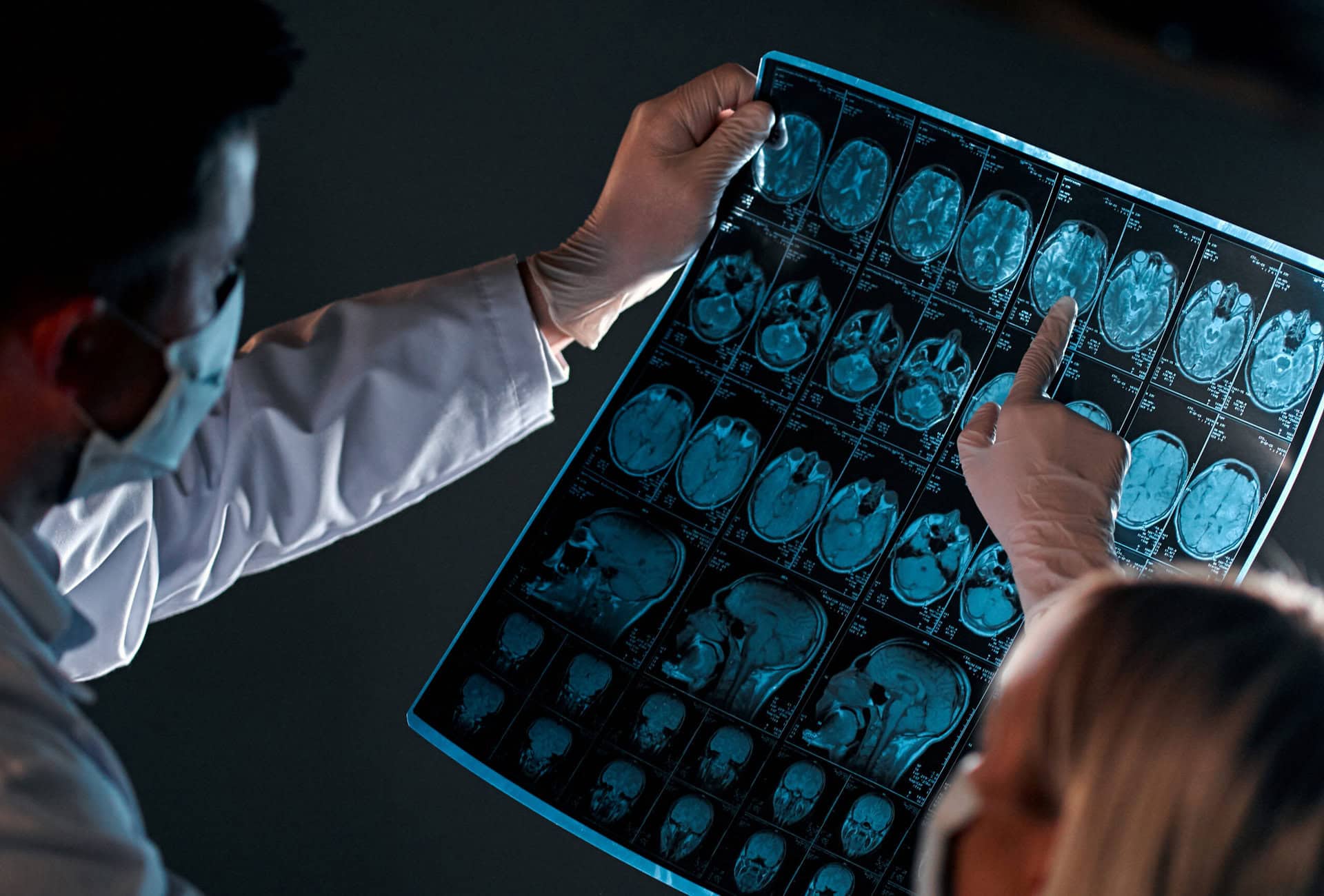
Pemicu epilepsi berada di otak; aktivitas sinkronisasi sekumpulan sel saraf otak yang abnormal, berlebihan, dan menyebabkan serangan yang secara sering dalam waktu yang singkat. Diagnosis epilepsi biasanya ditegakkan setelah seseorang mengalami beberapa kali kejang dan setelah dilakukan berbagai pemeriksaan medis.
Terdapat begitu banyak diagnosis banding terhadap suatu bangkitan baik epilepsi maupun bukan epilepsi. Epilepsi dapat ditegakkan apabila terdapat dua atau lebih episode kejang tanpa provokasi dengan interval 24 jam atau lebih atau apabila terdapat manifestasi khas suatu sindrom epilepsi. Diagnosis epilepsi melibatkan evaluasi berbagai faktor, termasuk riwayat medis, gejala, pemeriksaan fisik, serta tes diagnostik.
Berikut adalah langkah-langkah umum yang digunakan dalam proses diagnosis epilepsi :
1. Elektroencephalogram (EEG)
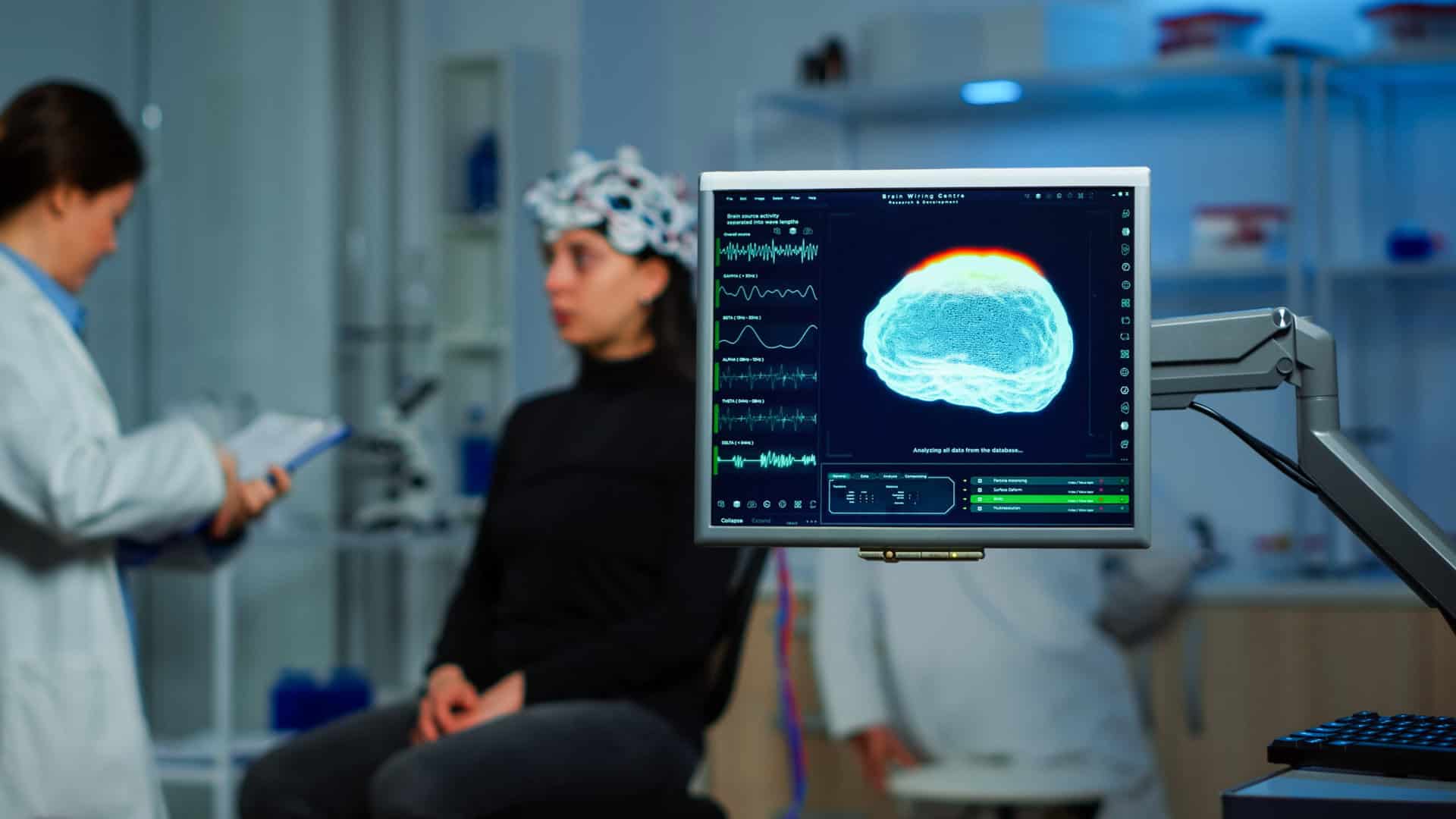
2. Pencitraan Otak
3. Video-EEG Monitoring
4. Electrocorticography (ECoG)
Diagnosis epilepsi seringkali merupakan proses yang kompleks dan memerlukan kerjasama antara dokter umum, dokter spesialis neurologi. Langkah-langkah diagnostik yang tepat membantu memastikan diagnosis yang akurat dan pengelolaan yang efektif dari penyakit ini.

Komplikasi dan Resiko Epilepsi
Komplikasi Umum
1. Status Epileptikus
2. Cedera Fisik
3. Tenggelam
4. Asfiksia
Risiko Jangka Panjang
1. Kerusakan Otak
2. Gangguan Kognitif
3. Masalah Emosional
4. Masalah Sosial
5. Kematian Mendadak yang Tidak Dapat Dijelaskan pada Epilepsi (SUDEP)
6. Komplikasi dari Obat Antiepilepsi

Harapan baru penderita epilepsi

- Remote programming, dengan program ini pasien tidak perlu sering datang ke rumah sakit untuk melakukan setting parameter.
- Baterai yang bisa bertahan hingga 20 tahun (rechargeable)
Alat ini memberikan harapan baru kepada penyintas epilepsi di Indonesia–yang mana sebagai negara maritim dengan berbagai kepulauan. Limitasi sumber daya medis profesional dan infrastruktur menjadi faktor yang menjadikan VNS sebagai harapan. Fitur remote programming dapat dikendalikan dari jarak jauh, pasien tidak perlu datang ke RS untuk mengontrol kondisinya. Harapan ini sejalan dengan program Indonesia terkait dengan pengadaan telemedis.
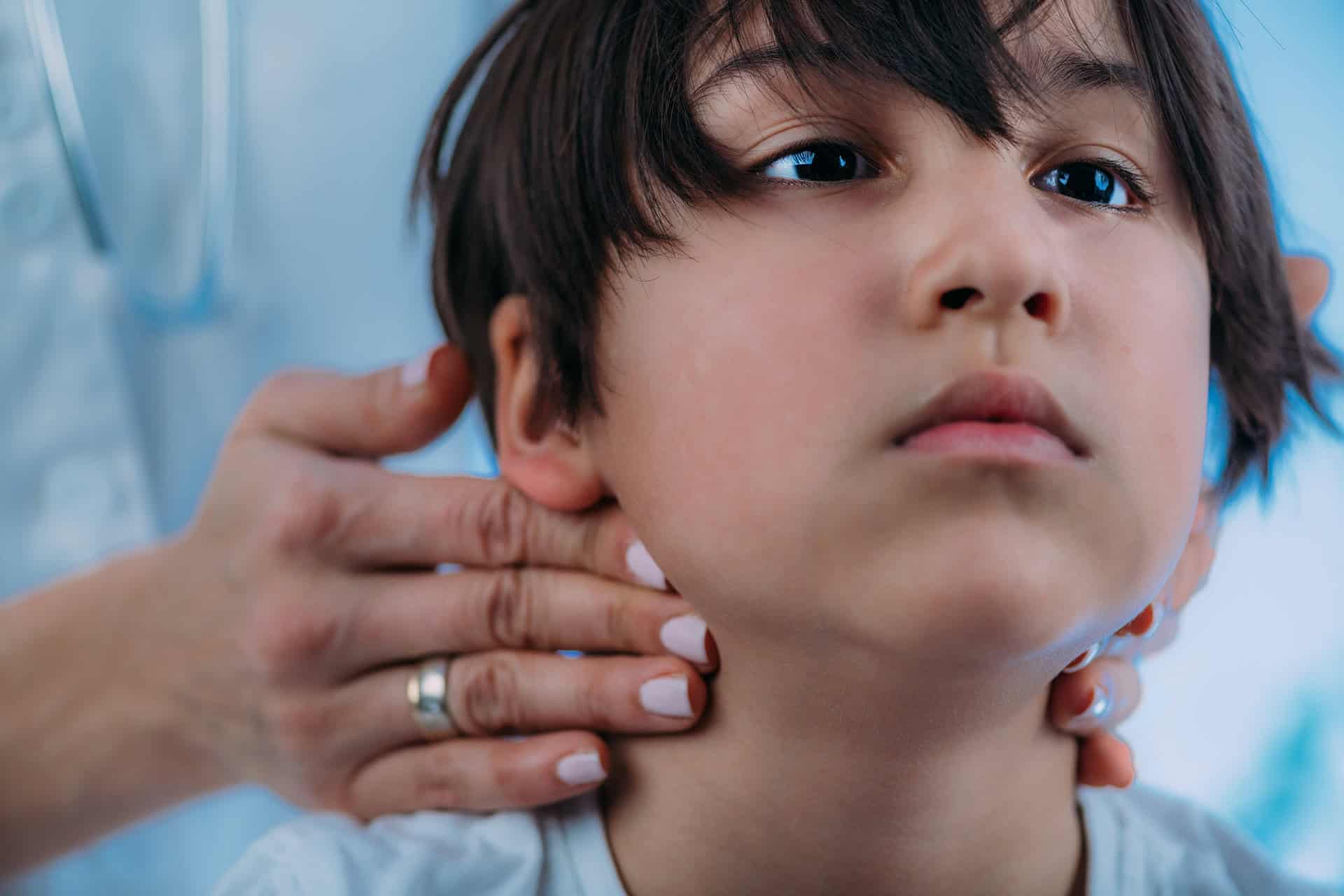

Cara Kerja VNS pada saraf Vagus
Stimulasi Saraf Vagus (VNS) adalah pengobatan epilepsi yang melibatkan stimulator (generator pulsa) yang dihubungkan ke saraf vagus kiri di leher. Saraf vagus adalah saraf kranial terpanjang dan paling kompleks dalam tubuh manusia. Saraf ini memiliki peran yang sangat penting dalam menghubungkan otak dengan organ-organ dalam tubuh. Saraf vagus membawa sinyal-sinyal ke otak, termasuk ke bagian otak yang terlibat dalam mekanisme epilepsi. Stimulator mengirimkan rangsangan listrik ringan dan teratur melalui saraf ini untuk membantu menenangkan aktivitas listrik otak tidak teratur yang menyebabkan bangkitan.
Efek peningkatan neurotransmitter memberikan stimulasi saraf vagus telah terbukti meningkatkan pelepasan neurotransmitter tertentu, seperti serotonin dan norepinefrin, yang diyakini memiliki efek anti-kejang. VNS bukan merupakan pengobatan yang menyembuhkan epilepsi, tetapi lebih kepada pengelolaan yang bertujuan mengurangi frekuensi dan keparahan kejang. Manfaat dari terapi VNS dapat bervariasi dari satu individu ke individu lainnya.

Manfaat VNS
1. Reduksi Serangan Epilepsi
2. Kontrol Tambahan
3. Perbaikan Kualitas Hidup
4. Efek Jangka Panjang
Kapan VNS diperlukan?
1. Tidak Responsif terhadap Terapi Obat
2. Frekuensi Serangan Epilepsi Tinggi
3. Tidak Toleran terhadap Efek Samping Obat
4. Kualitas Hidup yang Terpengaruh


